一、先别慌:吐奶≠疾病,但“很严重”需要区分
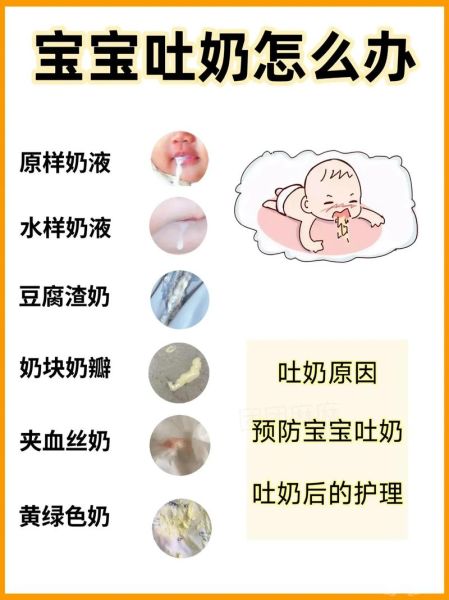
很多新手爸妈看到奶液从宝宝嘴角喷涌而出,第一反应就是“是不是生病了”。其实,**吐奶在0-6个月婴儿中发生率超过50%**,多数属于生理性胃食管反流。真正需要警惕的是**病理性吐奶**,它往往伴随以下信号:

(图片来源网络,侵删)
- 体重增长缓慢或下降
- 吐奶呈喷射状、带血丝或黄绿色胆汁
- 吃奶后持续哭闹、弓背、脸色发青
二、为什么我家宝宝吐得比别人厉害?
1. 生理结构“先天不足”
婴儿的胃呈水平位,**贲门括约肌发育不成熟**,就像没拧紧的瓶盖,稍一晃动奶就溢出。
2. 喂养方式踩坑
常见错误包括:
- 过度喂养:总担心宝宝吃不饱,实际胃容量已超载
- 吞入空气:未拍嗝或奶嘴孔过大,奶液混着气泡“双重暴击”
- 喂后立即平躺:重力作用下奶液直接“倒灌”
3. 隐藏的健康问题
牛奶蛋白过敏、幽门狭窄、胃食管反流病(GERD)等疾病,会让吐奶从“偶尔”变“常态”。
三、家庭急救三步法:当下就能做的缓解措施
Step1 立即侧卧防呛咳
将宝宝脸偏向一侧,**用空心掌轻拍背部**,避免奶液流入气管引发窒息。
Step2 观察吐奶性状
记录吐奶频率、颜色、是否伴随发热或腹泻,这些信息能帮医生快速判断原因。
(图片来源网络,侵删)
Step3 暂缓喂养30-60分钟
胃部需要“冷静期”,**过早补喂可能加重反流**。可尝试少量喂水清洁口腔。
四、长期预防方案:从喂养到睡眠的全流程改造
1. 喂养调整
- 少量多餐:母乳喂养每侧不超过15分钟,配方奶按体重精确计算(如3kg婴儿每次约90ml)
- 防胀气技巧:奶瓶喂养时让奶液充满奶嘴,喂到一半时强制暂停拍嗝
- 母亲饮食排查:哺乳期妈妈停食牛奶、鸡蛋、海鲜2周,观察吐奶是否减少
2. 体位管理
吃奶时保持45°半卧位,喂后竖抱20分钟。睡眠时用**15°斜坡垫**(注意不是枕头!)减少夜间反流。
3. 衣物与活动
避免过紧的纸尿裤和连体衣,**换尿布在喂奶前进行**。吐奶严重的宝宝暂停趴玩,防止腹压升高。
五、什么时候必须去医院?
出现以下任一情况,**立即挂儿科急诊**:
- 24小时内吐奶超过5次且无法进食
- 吐出物带血、咖啡渣样物质或粪渣
- 伴随高热、抽搐、意识模糊
- 尿量减少(<6次/天)或囟门凹陷
六、医生可能做的检查与治疗
常规检查
包括血常规、腹部B超、上消化道造影,排除幽门梗阻、肠旋转不良等结构异常。

(图片来源网络,侵删)
药物干预
确诊GERD后,医生可能开具质子泵抑制剂(如奥美拉唑)或促胃肠动力药,**需严格按体重调整剂量**。
极端情况手术
仅用于先天性肥厚性幽门狭窄等器质性疾病,**微创手术(腹腔镜幽门环肌切开术)**恢复较快。
七、容易被忽视的细节:吐奶宝宝的家庭护理误区
- 误区1:竖抱拍嗝时大幅度摇晃。正确做法是**手托臀部,让头靠在大人肩部**,用腕力由下向上轻叩。
- 误区2:用枕头垫高头部。婴儿颈部弯曲,枕头可能导致气道梗阻,**应选择整体斜坡床垫**。
- 误区3:吐奶后立刻洗澡。此时宝宝易因体位变化再次呕吐,**建议间隔1小时以上**。
八、妈妈的心理调适:别让焦虑加重宝宝不适
长期面对吐奶,家长容易产生“喂奶恐惧症”。可以尝试:
- 记录“吐奶日记”,用数据替代主观焦虑
- 轮流照护,避免单人持续高压
- 加入母乳妈妈互助群,获取经验支持
记住,**大多数宝宝的吐奶会在添加辅食后明显改善**,这段艰难时期终将过去。

评论列表